|
||||
| Fallbeispiele | ||||
| Anhand einzelner Fälle kann die Wirkung dieser Behandlung dargestellt werden. |
||||
|
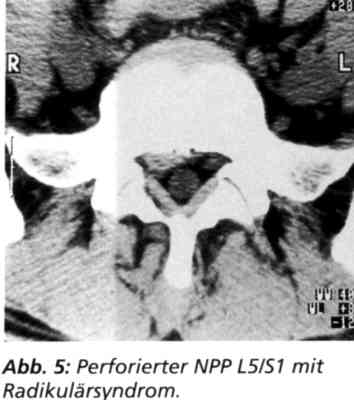
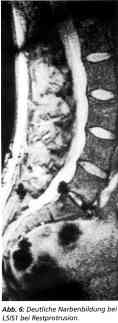
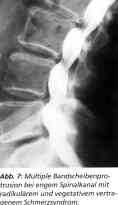
Kasuistik Fall 1: Weibliche Patientin. CT-gesicherter perforierter NPP L5/S1 mit Radikulärsyndrom (Abb. 5). Anamnese: Sechs Wochen Schmerz im Kreuz mit Ausstrahlung ins Bein. Neurologische Zeichen der Sl-Schädigung. Nach der konsequent durchgeführten Sechs-Wochen-Kontrolle postoperativ schmerzfrei, neurologisch ohne Befund, Lasegue von 40 Grad sofort auf 0 postoperativ gebessert. Zwei-Jahres-Kontrolle: Patientin zufrieden, subjektiv beschwerdefrei. Fall 2: Weibliche Patientin. Postnukleotomiesyndrom mit Sl-Radikulär-symptomatik. Im MRT deutliche Narbenbildung bei L5/S1 bei Restprotrusion (Abb. 6). Nach perkutaner Lasernukleotomie schlagartige Besserung des radikulären Schmerzes und Rückbildung der neurologischen Befunde. Bei der Sechs-Wochen-Kontrolle Lasegue von 50 Grad auf negativ gebessert. Subjektiv beschwerdefrei. Zwei-Jahres-Kontrolle: Patientin zufrieden, subjektiv beschwerdefrei. Fall 3: Männlicher Patient. Seit zehn Jahren Rückenschmerzen. Zuletzt Gehstrecke weniger als 100 Meter. Lasegue bei 40 Grad beiderseits positiv. Multisegmentale Fusionsoperation im anderen Krankenhaus wegen schwerer kardialer Schädigung bei Koronarkrankheit abgelehnt. Diagnose: multiple Bandscheibenprotrusionen bei engem Spinalkanal mit radikulärem und vegetativem vertragenem Schmerzsyndrom (Abb. 7). Nach polysegmentaler L 2/3, 3/4, 4/5 und 5/S1 - perkutaner Lasernukleotomie - schlagartige Besserung des Befundes mit negativem Lasegue und wieder freier Gehstrecke. Kontrolle nach sechs Wochen: unverändert positiver Befund. Zwei-Jahres-Kontrolle: gelegentliche Rückenschmerzen, freie Gehstrecke. Fall 4: Männlicher Patient, drei Monate heftige Rückenschmerzen mit Ausstrahlung in beide Beine, hochgradige Adipositas mit Body Mass Index (BMI) von 58,5 (Abb. 8a). Lasegue beidseits bei 60 Grad positiv, keine neurologischen Ausfalle. Wegen konservativer Therapieresistenz und Kontraindikationen bei der bestehenden Adipositas und allgemeinen Organveränderungen perkutane Laserdiskusdekompression und -nukleotomie L4/5 und L5/S1 mit schlagartiger Befundbesserung und subjektiver Beschwerdefreiheit. Frührezidiv mit neuerlichen Rückenschmerzen und Ausstrahlung in beide Beine nach vier Wochen. Las. beidseits bei 50 Grad positiv, links Fußheberschwäche II-III und Quadrizepsschwäche Janda II-III. Hyposensibilität L5. Kontroll-MRT (Abb. 8b) mit NPP 1.1/2 und persistierendem NPP L4/5 und L5/S1. Re.-Laserdiskus-dekompression und -nukleotomie L4/5 und L5/S1 und zusätzlich L1/2. Postoperativ subjektive Beschwerdefreiheit, negatives Las. -Zeichen und Verschwinden der Fußheberparese. Die computerisierten Spine-Motion-Messungen mit integriertem konsekutiven perkutanen Rückenmuskel-EMG zeigen präoperativ (Grafik l) einen hochgradigen pa-ravertebralen Hypertonus bei mäßig eingeschränkter LWS-Flexion/Extensions-Bewegung. Nach der ersten Laserdiskusdekompression und -nukleotomie (Grafik 2) ist bereits eine Verminderung des paravertebralen Hypertonus sichtbar. Der Befund korreliert mit der klinischen Untersuchung des muskulären Hartspannes paravertebral und der neuerlichen Beschwerdesymptomatik. nie Kontrolluntersuchung nach der Re.-Laserdiskusdekompression bei subjektiver Beschwerdefreiheit zeigt nun die typische normale zweigipflige Verlaufsform des perkutanen EMG's bei Flexion/Extensions-Bewegung der LWS. Dieses neuartige Untersuchungsverfahren läßt erstmalig auch eine Objektivierung der lokalen Untersuchungsbefunde zu (Grafik 3). Fall 5: 21jähriger Patient mit unilateralem monosegmentalen Radikulärsyndrom bei gedeckt perforierendem, nach caudal dislozierenden NPP L5/S1. Lasegue'sches Zeichen präoperativ 20 Grad links, postoperativ 80 Grad, erster postoperativer Tag negativ. Die präoperativen Kernspintomogramme zeigen in der T2-Wich-tung einen deutlichen gedeckt perforierenden NPP L5/S1. Die Dislokation nach caudal ist erheblich. Die Venengeflechte zeigen über dem Vorfall ein Auslöschphänomen. Die postoperative Kontrollaufnahme am Operationstag läßt eine deutliche Verkleinerung des Vorfalls erkennen. Die Venenzeichnung ist praktisch wieder normalisiert. Dieses Phänomen ist eines der wenigen objektivierbaren Kriterien nach der PLDD/PLN. In der Regel sind ohne gesonderte Gefäßdarstellung keine Veränderungen im MRI sichtbar. Die Änderung der intraspinalen Blutzirkulationsverhältnisse erklärt die schlagartige Wirkung. Fall 6: Weibliche Patientin, 59 Jahre, seit Monaten therapieresistentes zervikales radikuläres Schmerzsyndrom mit total fixierter HWS. Im MRT Protrusion C4/5 und C5/6 (Abb. lOa). Zusätzlich Zeichen einer Syringomyelie. Nach dreimonatiger konservativer Therapieresistenz PLDD und PLN C5/6 und C4/5 mit schlagartiger Verbesserung der radikulären und lokalen Schmerzen. Arbeitsfähigkeit nach 6 Wochen. Anläßlich einer Hüft-Totalendoprothesenversorgung konnte die Patientin nachuntersucht werden. Die Patientin war zwei Jahre bislang beschwerdefrei. Die Halswirbelsäule ist nur gering in der Beweglichkeit endgradig eingeschränkt. Neurologische Ausfalle bestehen klinisch nicht mehr. Das EMG zeigt jedoch noch radikuläre Schädigungen. Die Patientin konnte trotz der Beschwerdefreiheit zu einem Kontroll-MRT überzeugt werden. Die Protrusion C4/5 und die gedeckte Extrusion C5/6 sind nicht mehr nachweisbar. Die Kompression des Myelons ist aufgehoben (Abb. lOb). Die sagitalen Aufnahmen zeigen unverändert den Befund der Syringomyelie (Abb. lOc). Die erhobenen Befunde sind als Zeichen für das Nachshrinking durch die intradiskale fibrocartilaginäre Narbe zu werten. |
|
||
|
|
||||